Antibiotico-resistenza
Antibiotico resistenza
Antibiotico resistenza
Il termine antibiotico resistenza (AMR) si riferisce alla capacità di un batterio di resistere all’azione di un antibiotico. L’AMR rappresenta una delle emergenze mondiali più allarmanti, in quanto genera una riduzione della efficacia degli antibiotici impattando pesantemente sulla salute pubblica.
Infezioni resistenti causano insuccesso terapeutico, con un conseguente aumento della mortalità, un prolungamento delle degenze ospedaliere e l’incremento delle spese sanitarie.
L’ECDC stima che circa 25.000 persone muoiano in Europa ogni anno in conseguenza di infezioni sostenute da batteri multiresistenti e che questo costi all’economia europea 1,5 miliardi di euro.
Secondo le proiezioni contenute nel report “Review on Antimicrobial Resistance” l’antibiotico resistenza nel 2050 sarà la prima causa di morte, superando il cancro.
Il fenomeno è inoltre aggravato dal fatto che la comparsa di resistenze è certamente più rapida rispetto alla possibilità di sviluppo di nuove molecole.
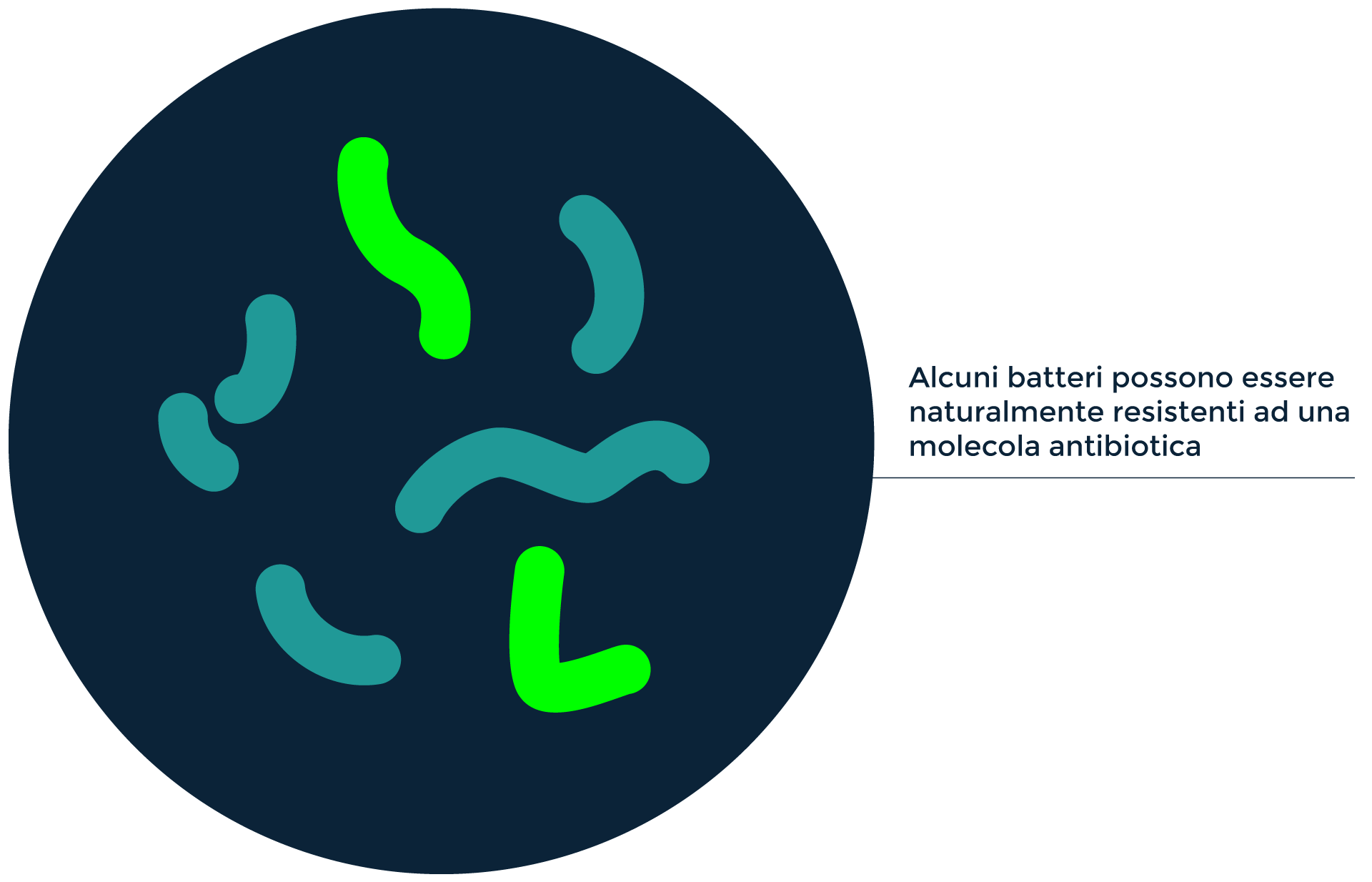
I batteri possono essere naturalmente resistenti (resistenza intrinseca), se privi dei bersagli cellulari su cui agisce l’antibiotico, oppure possono diventare resistenti (resistenza acquisita) sia attraverso mutazioni cromosomali sia per trasferimento genetico orizzontale.
La resistenza acquisita è un naturale fenomeno di adattamento biologico e consente a un microrganismo di sopravvivere e moltiplicare in presenza di antimicrobici in precedenza in grado di contrastarne la crescita.
Tuttavia, lo sviluppo di AMR è amplificato dalla pressione selettiva generata da un uso eccessivo e inappropriato degli antibiotici. Il settore zootecnico ha contribuito, insieme a quello umano, alla comparsa e alla diffusione di microrganismi resistenti.
In particolare, l’uso improprio di antibiotici negli allevamenti determina il potenziale sviluppo di batteri resistenti con difficoltà di controllo delle patologie infettive nell’allevamento e con possibilità di passaggio di batteri resistenti tra animali e uomo (batteri zoonotici).
I più comuni meccanismi di resistenza che i batteri possono acquisire includono: la degradazione enzimatica o l’alterazione della struttura chimica del farmaco, la riduzione dell’accumulo intracellulare di antibiotico attraverso lo sviluppo di pori nella membrana che permettono l’efflusso delle molecole antibiotiche o la modifica del sito-bersaglio.

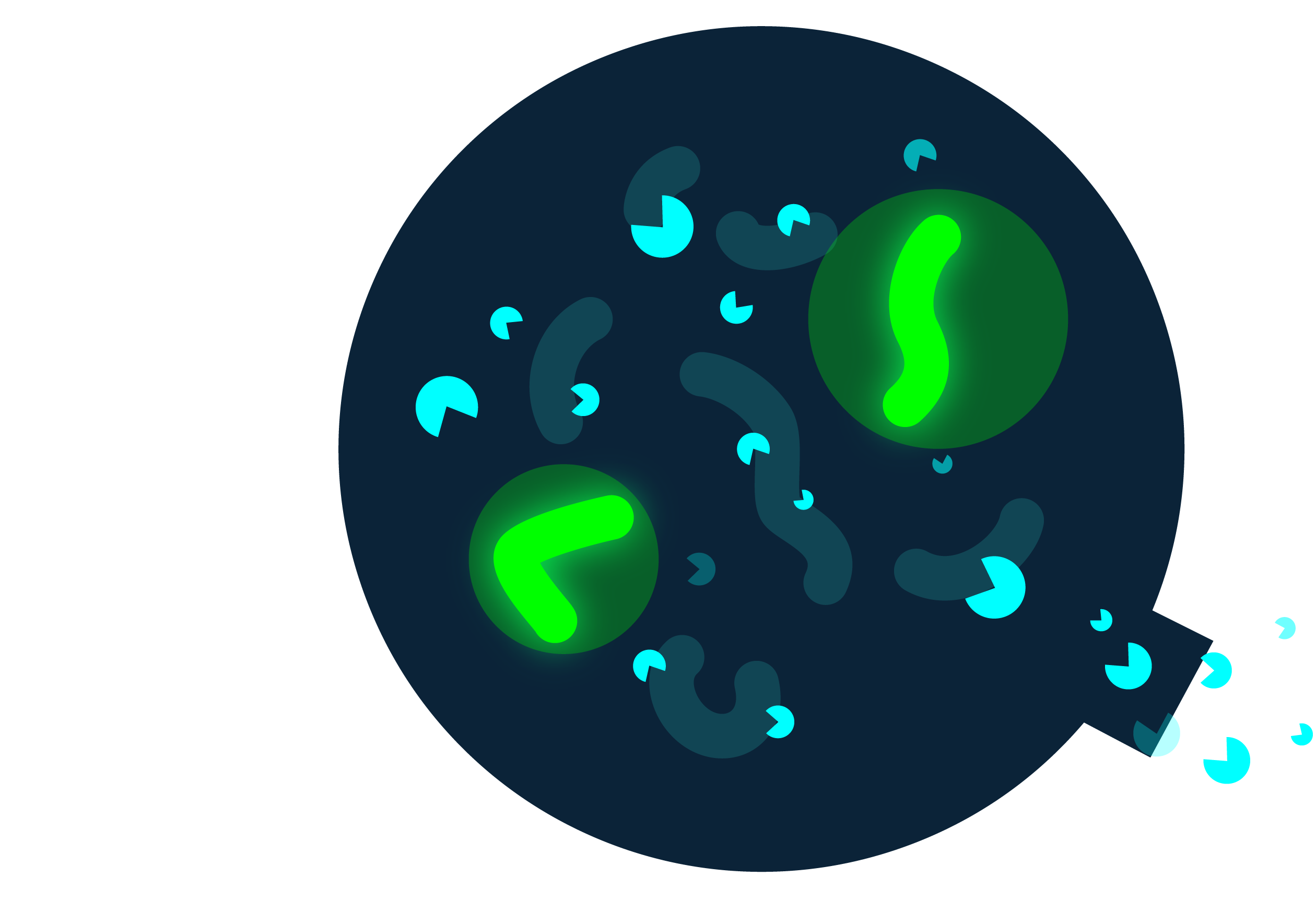




La trasmissione di batteri resistenti può avvenire per via diretta, cioè per contatto con persone o animali portatori, o per via indiretta, attraverso alimenti o ambienti contaminati (ospedali, ambulatori, stalle…).
L’Agenzia europea per i medicinali (EMA) ha confermato il ruolo del settore zootecnico nello sviluppo e nella diffusione di batteri resistenti che possono essere trasferiti all’uomo.
La trasmissione può avvenire infatti per contatto diretto, cioè in occasione di manipolazioni durante le operazioni di controllo, di movimentazione degli animali o di somministrazione di farmaci, oppure per via indiretta, attraverso alimenti veicolanti batteri resistenti o attraverso l’ambiente.





